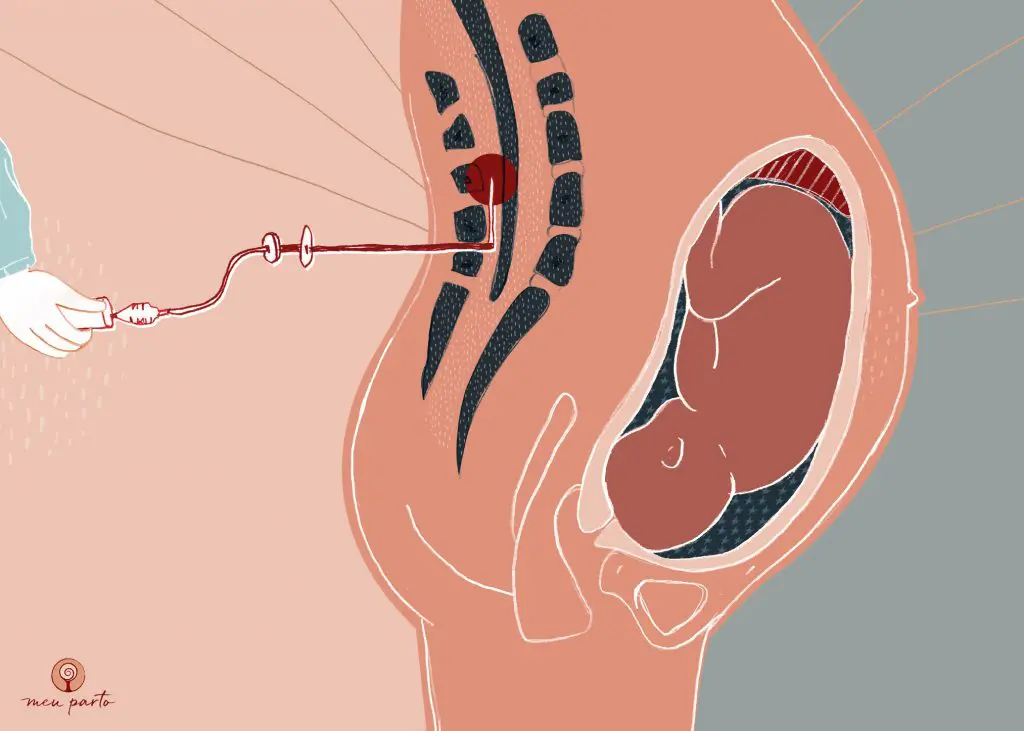
Quando a dor do parto fica insuportável, utilizar analgesia pode desencadear diversos efeitos positivos. O alívio da dor diminui os efeitos adversos circulatórios, respiratórios e gastrointestinais, como o aumento de acidez no estômago. Esses sintomas são causados pela liberação de substâncias chamadas catecolaminas, que acontece em situações de estresse excessivo. O fornecimento de analgesia adequada ao trabalho de parto, quando necessária, também pode melhorar o fluxo do útero e da placenta e diminuir a incidência de depressão pós-parto.
Para aliviar a dor com recursos farmacológicos, podem ser utilizados medicamentos sistêmicos (na veia, intra-muscular ou inalatórios), locais (anestesia no nervo do períneo) e regionais (na coluna).
As melhores opções, com menos efeitos colaterais e melhores resultados, são as anestesias regionais, ou analgesias, que incluem a peridural, a raqui e as combinadas (raqui+peridural). A mais utilizada nos partos normais, nos hospitais com os melhores recursos, são analgesia combinada ou duplo bloqueio.
Infelizmente, no Brasil, não é todo hospital que tem o catéter necessário para a realização da peridural. Nesses hospitais somente a raqui está disponível. Quando só temos a raqui, ela só pode ser realizada no final do trabalho de parto, quando o bebê está quase nascendo, pois sua duração média é de apenas duas horas.
O duplo bloqueio pode ser realizado, desde que a mulher necessite, em qualquer fase do trabalho de parto. Sua duração é o tempo que for necessário para que o bebê nasça, pois podem ser realizadas doses complementares através do catéter de peridural, conforme a solicitação da mulher.
Como é feita a analgesia?
Para que a analgesia seja realizada, a mulher precisará ter um acesso venoso para a aplicação de soro e medicamentos, se houver necessidade, e precisará ficar imóvel por alguns minutos para que o anestesista faça a punção na coluna.
Primeiro é feita a raqui, que tem uma ação mais rápida, e na sequência é passado o catéter de peridural. Depois da punção, precisa ser feita uma monitoração por 15 a 20 minutos da mulher (com avaliação da pressão arterial, frequência cardíaca e oxigenação sanguínea) e do bebê (cardiotocografia). Para isso, a mulher precisa ficar deitada na cama, e pode aproveitar para dormir um pouco e descansar nesse período.
Depois da monitoração, a mulher pode se levantar, caminhar e se movimentar, pois isso ajuda na progressão do parto e na descida do bebê. De tempos em tempos a monitoração é repetida para assegurar o bem estar da mãe e do bebê.
Com o passar do tempo, a ação da anestesia vai passando. Quando a mulher sente que a dor está novamente ficando além de seu limite, pode solicitar o complemento, que será a peridural, feita no cateter já instalado na coluna. Após o complemento, nova monitoração é feita. Assim o parto vai fluindo, e as complementações vão sendo feitas conforme a necessidade da mulher.
Quanto menos complementos são necessários, menor a chance de a mulher perder a força ou os movimentos das pernas, e menor a chance de a analgesia atrapalhar o trabalho de parto. Por isso, quanto mais tardiamente a anestesia é solicitada, melhor.
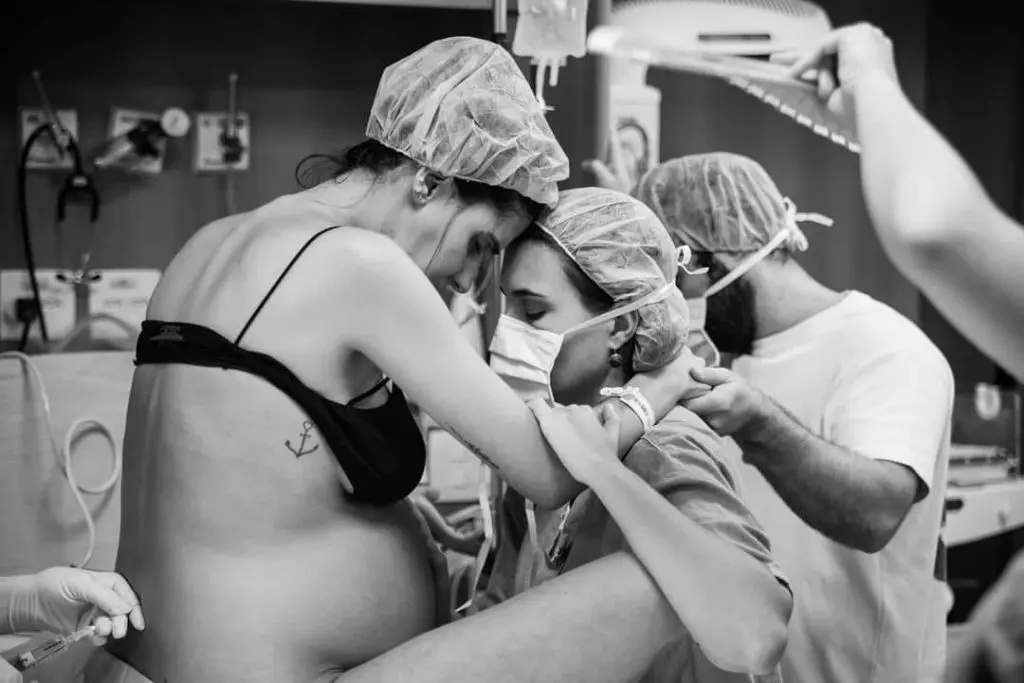
Pontos negativos da analgesia
- O ambiente do trabalho de parto muda: para fazer analgesia a mulher precisa ter uma veia pega e deverá ser monitorizada deitada na cama, de tempos em tempos. O bebê também precisará ser monitorizado com maior frequência através da cardiotocografia;
- A mulher não poderá mais entrar no chuveiro nem na banheira devido à presença do cateter de peridural na coluna, pois há risco de infecção;
- Se a analgesia é mais intensa do que deveria, ela acaba atrapalhando a evolução do trabalho de parto. Nesses casos, a mulher não consegue se levantar e se movimentar. Ter mobilidade durante o parto é importante, pois ajuda o bebê a se posicionar melhor e descer pelo canal de parto;
- Quando a mulher está sem analgesia, acontecem os puxos involuntários que ajudam o bebê a nascer, ou seja, o corpo da mulher faz a força para empurrar o bebê, mesmo que ela não queira. Com a analgesia, esse reflexo muitas vezes se perde, e a mulher precisa ser avisada que a contração está acontecendo para que faça uma força voluntária. Essa força nem sempre é tão eficaz quanto os puxos involuntários, e o período expulsivo pode durar até uma hora a mais;
- Com analgesia, também aumentam as chances de ser necessário ajudar o bebê a nascer com instrumentos como o vácuo ou o fórceps.
Com tudo isso envolvido, a conclusão é que, se a mulher desejar, por estar sentindo uma dor que vai além do seu limite e não foi aliviada com os métodos não farmacológicos, a analgesia deve ser realizada. Nesses casos, ela vai ajudar na evolução do trabalho de parto e na experiência positiva da mulher com o parto.
Porém, quando a mulher está lidando bem com a dor, a analgesia não deve ser oferecida. Pois, se realizada sem uma real indicação, pode atrapalhar o processo.
A incidência de uso de analgesia varia muito de um hospital para outro, e também varia de acordo com o modelo de assistência ao parto. As menores taxas são observadas quando utilizamos o apoio contínuo no trabalho de parto, com presença de doulas, uso de água quente e informação da mulher acerca de todos os riscos e benefícios dessas ferramentas.
Para saber mais, veja a taxa de uso de analgesia pelas pacientes acompanhadas pela nossa equipe num modelo humanizado de assistência ao parto e entenda como é a dor do parto.